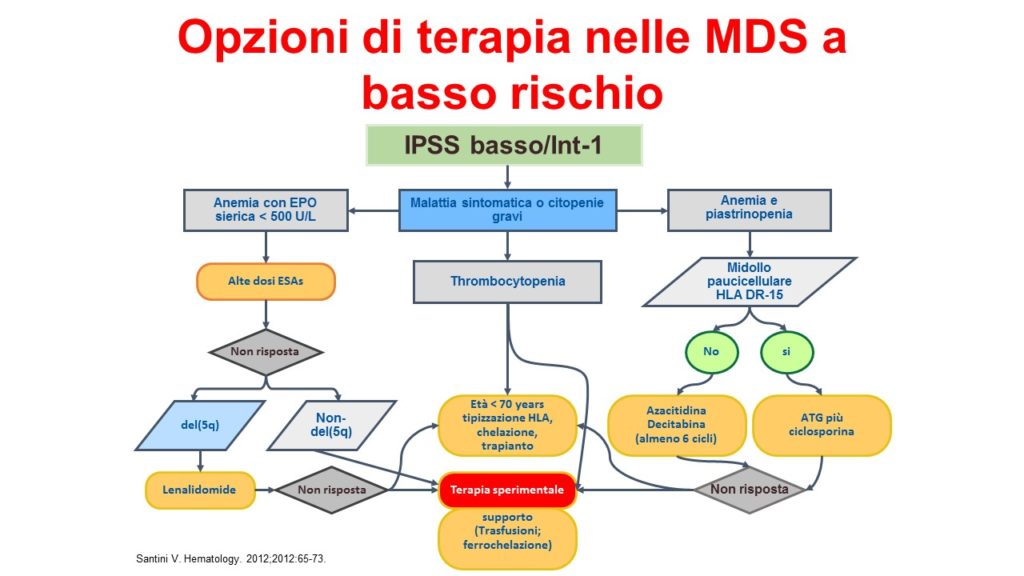
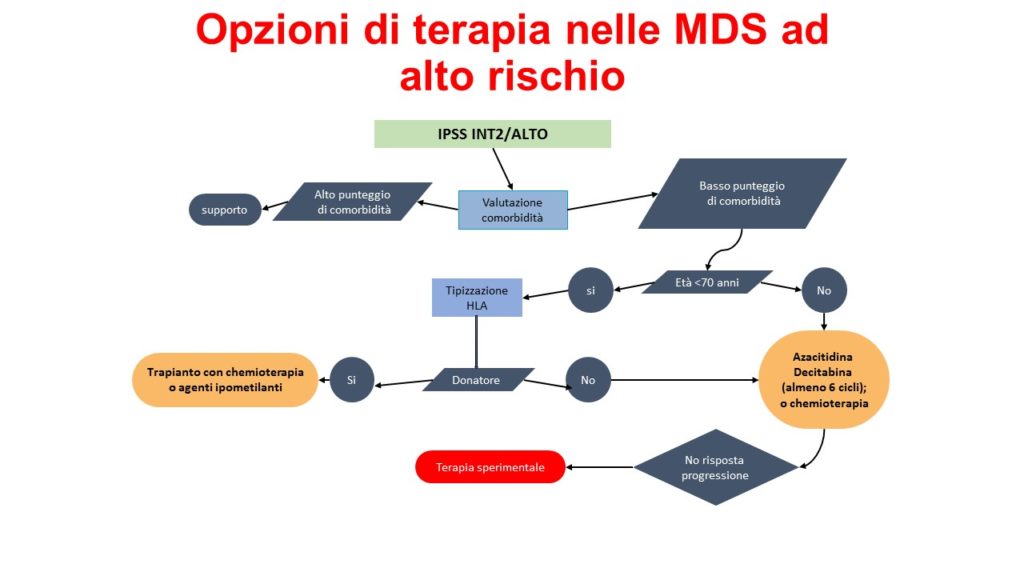
Trasfusioni di sangue
Quando l’emoglobina mostra valori particolarmente bassi, in genere sotto 8g/dL, il medico può decidere di procedere con trasfusioni di globuli rossi, ma talvolta si rendono necessarie anche trasfusioni di piastrine. Questo permetterà la risalita dei valori sanguigni, con conseguente miglio-ramento dei sintomi accusati. Nel caso di trasfusioni di globuli rossi che si protraggano per mesi, occorrerà anche eliminare il ferro in eccesso con farmaci chiamati ferrochelanti.
Terapia ferrochelante
Questa terapia viene utilizzata quando il paziente presenta “sovraccarico di ferro”, è quindi mirata ad eliminare il ferro in eccesso che si accumula a seguito delle trasfusioni di globuli rossi e che può provocare problemi a carico di organi vitali (cuore, fegato, ghiandole endocrine).
Fattori di crescita – Agenti stimolanti la produzione di globuli rossi
Si tratta della somministrazione della versione artificiale di ormoni già normalmente presenti nel sangue, stimolandolo a produrre un maggior numero di globuli rossi e globuli bianchi.
Alcuni fattori di crescita, come per esempio l’Eritropoietina (EPO) o la Darbopoetina alfa, possono incidere sulla produzione di globuli rossi e diminuire o eliminare quindi la necessità di ricevere trasfusioni di sangue. In alcuni pazienti anemici infatti l’EPO è prodotta in quantità non sufficienti a stimolare il midollo malato e in questi casi la somministrazione (per via sottocutanea) di eritropoietina sintetica (quindi prodotta in laboratorio) può essere di aiuto. Questa terapia è efficace nella maggior parte dei pazienti ed è cronica.
Altri fattori di crescita vanno invece a stimolare i globuli bianchi, aiutando a trattare le infezioni ricorrenti in caso di neutropenia, ma non si somministrano in terapia continua.
Lenalidomide
E’ un farmaco orale utilizzato specificatamente nelle mielodisplasie con delezione del cromosoma 5q e che richiedono trasfusioni di sangue. La Lenalidomide interferisce sull’attività del sistema immunitario bloccando lo sviluppo delle cellule con l’anomalia cromosomica . In questi casi ha un ‘effiicacia molto elevata, portando talvolta a normalizzazione dei livelli di emoglobina.
Terapia immunosoppressiva
E’ indicata soprattutto nelle sindromi mielodisplastiche a basso rischio, in pazienti non troppo anziani e in buone condizioni generali che presentano un midollo non molto popolato e alcune caratteristiche cliniche e biologiche precise. Questa terapia diminuisce la risposta immunitaria, con lo scopo di impedire la distruzione delle cellule emopoietiche del midollo osseo e permettendo alle cellule staminali del midollo di crescere, con conseguente miglioramento dei valori del sangue.
Farmaci ipometilanti
Nei pazienti con punteggio di rischio IPSS medio-alto, non candidabili al trapianto o alla chemioterapia ad alte dosi, si può usare questo tipo di farmaci (5 Azacitidina e Decitabina) che, attraverso un’azione di abbassamento dei livelli di metilazione del DNA, riprogrammano le cellule mielodisplastiche e ripristinano al loro funzione e la produzione di cellule sane. L’Azacitidina è somministrata in regime ambulatoriale ed è l’unico dei due farmaci ipometilanti approvato in Europa per la cura delle mielodisplasie, mentre la Decitabina è approvata solo per le forme di leucemia mieloide acuta dell’anziano.
Chemioterapia
Nei casi di mielodisplasia a rischio IPSS alto o intermedio 2, c’è una maggior probabilità di avere un’evoluzione della patologia in leucemia mieloide acuta. Talvolta il medico può optare per una chemioterapia intensiva con lo scopo di uccidere le cellule midollari anormali. Questo tipo di terapia normalmente viene utilizzato nei pazienti giovani e/o che possono essere sottoposti a trapianto (e che non hanno altre malattie gravi associate). Si tratat di una terapia che richiede ricovero in ospedale in isolamento per un lungo periodo e che dovrebbe essere sempre seguitat se possibile da trapianto.
Trapianto di cellule staminali
E’ anche chiamato talvolta trapianto di midollo. La procedura prevede prima la somministrazione di una chemioterapia preparatoria che distrugge tutte le cellule del midollo osseo e poi la reinfusione nel paziente di cellule staminali sane provenienti dal donatore, che hanno il compito di ripopolare il sangue e il midollo stesso.
Tuttavia, questa procedura non è sempre applicabile a causa della mancanza di un donatore appropriato, oppure dalla presenza di comorbidità o altri fattori di rischio (come per esempio l’età avanzata che rende più fragili) che rendono difficile o precludono del tutto la scelta di questo approccio terapeutico.